C’est le 1er cancer de l’homme et il touche à peu près 1 homme/8 en France soit 50 000 nouveaux cas par an.
La détection permet de diagnostiquer la maladie à un stade plus précoce et donc d’améliorer le traitement. C’est pourquoi, même s’il a été décrié, nous proposons un dépistage tel qu’il est recommandé par l’AFU aux hommes en bonne santé ayant entre 50 et 75 ans.
Celui-ci repose sur un PSA et un toucher rectal annuel.
Facteurs de risque :
Les principaux facteurs de risque reconnus sont : l’âge, les antécédents familiaux de cancer de prostate et l’origine afro-antillaise. Des agents environnementaux, comme la chlordécone –pesticide utilisé pour la culture des bananes-, favoriseraient aussi l’apparition de la maladie.
Chez ces patients présentant un facteur de risque, le dépistage doit être débuté à 45 ans.
Symptômes :
Le cancer de prostate se développe surtout au dépend de la périphérie de la prostate et n’entraîne donc pas de symptômes (douleurs, troubles urinaires).
L’apparition de ces symptômes est malheureusement souvent le témoin d’une maladie évoluée localement ou métastatique. Les principaux sites métastatiques sont les ganglions et les os. On les recherche par les différents examens d’imageries (IRM, scintigraphie osseuse, scanner ou TEP-scanner).
C’est une raison de plus pour pratiquer le dépistage.
Le diagnostic :
Il est établi à la suite de réalisations de biopsies de prostate.
Elles permettent d’affirmer la maladie, d’avoir la localisation au sein de la prostate, la taille et l’agressivité (score de Gleason) du cancer.
Plus rarement ce diagnostic peut être fait suite au traitement d’un adénome prostatique (avec ou sans laser).
Bilan d’extension :
Un bilan d’extension peut vous être demandé afin de préciser la localisation de la tumeur dans la prostate et éliminer des localisations à distance (métastases).
Ces examens sont :
- IRM prostatique et pelvienne : bilan prostatique et ganglionnaire.
- Scintigraphie osseuse : bilan osseux.
- Scanner : bilan pulmonaire essentiellement.
- TEP-scanner : bilan prostatique et métastatique général
Le traitement :
Le traitement du cancer de prostate va varier selon le bilan de la maladie et l’état général du patient. Il existe parfois plusieurs possibilités de traitement qui vous seront exposées et expliquées par votre urologue.
Toutes les décisions de traitement en cancérologie sont prises à la suite de discussions lors de Réunions de Concertation Pluridisciplinaire.
La surveillance active
On s’est aperçu qu’un certain nombre de cancer respectant des critères de « non-agressivité » n’allait probablement pas se manifester cliniquement ou de manière beaucoup plus tardive et pouvait donc être surveiller, ceci dans le but d’épargner ou de retarder un traitement et ses effets secondaires.
Les critères de surveillance active ont tendance à s’élargir mais cette prise en charge (car il s’agit réellement d’une prise en charge) peut être proposée aux personnes présentant les critères suivants :
- toucher rectal souple ou objectivant un petit nodule unique (stade T1c ou T2a clinique).
- PSA sanguin total<20 ng/ml avec densité PSA<1.5ng/ml et progression lente de celui-ci.
- Score de Gleason=6 (3+3).
- Longueur totale de cancer<20mm.
- IRM rassurante.
Après la 1e biopsie, si votre urologue pense que cette surveillance peut être proposée et si vous l’acceptez, une 2e biopsie devra être réalisée dans les mois suivant afin de s’assurer que votre maladie n’est pas sous évaluée.
Il existe néanmoins toujours un risque faible mais certain de surveiller une maladie plus agressive qu’il n’y paraît.
La suite de la surveillance doit être régulière et comprends PSA, toucher rectal, IRM et biopsie.
Certaines personnes ne sont psychologiquement pas prêtes pour une telle prise en charge qui ne pourra alors pas être retenue.
La chirurgie.
C’est la prostatectomie (totale ou radicale) : elle consiste à enlever toute la glande prostatique ainsi que les vésicules séminales.
Cette chirurgie a beaucoup évolué avec le temps de par les connaissances anatomiques et les évolutions techniques (chirurgie ouverte, cœlioscopie puis chirurgie robotique).
Nous faisons tous les 6 cette intervention par chirurgie robotique sur l’hôpital Européen.
Ce traitement est réservé aux maladies localisées à la prostate.
Elle peut être associée à un curage ganglionnaire qui a pour but d’avoir la preuve histologique que les ganglions sont envahis ou non.
Les 2 grandes craintes des patients liés à cette intervention sont les risques sur la continence (fuites urinaires) et sur l’érection :
- La continence : il existe 2 systèmes permettant de retenir l’urine.
- l’un inconscient (sphincter lisse) qui permet de ne pas se faire pipi dessus en permanence, sans y penser. Il ne marche pas très fort mais toute la journée (on peut le comparer à un marathonien)
- l’autre conscient (sphincter strié) qui permet de se retenir quand on a vraiment envie. Il marche très fort mais pas très longtemps (on peut le comparer à un sprinteur)
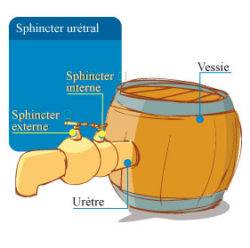
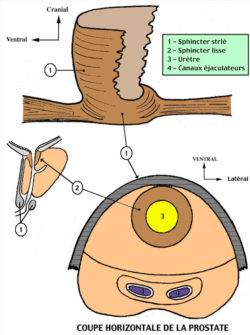
Malheureusement le 1e sphincter se trouve le long de l’urètre prostatique et est enlevé en même temps que la prostate. Il reste le 2e sphincter situé juste sous la prostate et pour lequel votre chirurgien aura pris le maximum de soin pour l’épargner lors de la chirurgie. La chirurgie robotique a permis de largement améliorer cette conservation sphinctérienne qui n’est pas aisée.
Après la chirurgie, il ne reste plus que le sphincter strié, que l’on peut comparer à un sprinteur qu’heureusement vous pouvez contrôler et qu’il va falloir transformer en marathonien pour éviter d’avoir des fuites toute la journée (même si dans de rares occasions d’hyperpression quelques gouttes peuvent s’échapper) : C’est le rôle de la rééducation avec le kinésithérapeute.
Votre urologue vous prescrira quelques séances de kinésithérapie avant la chirurgie afin de vous familiariser avec votre anatomie périnéale et ainsi de faciliter la récupération post-opératoire. Il est important de consulter un kinésithérapeute qui connaît et qui s’intéresse à la rééducation vésico-sphinctérienne (liste kiné).
De nos jours, même si certains patients présentent des fuites dans les jours ou semaines suivant l’intervention, 84% des patients ne portent plus aucune protection 1 an après.
Si celles ci persistent, il existe des solutions notamment chirurgicales (incontinence urinaire masculine). N’hésitez pas à en parler à votre urologue.
L’érection :
L’érection est un phénomène complexe mais en partie sous dépendance neuro-vasculaire (bandelette vasculo-nerveuse). Hors les petits vaisseaux et nerfs responsables de cette érection sont accolés à la prostate de part et d’autre de celle ci.
L’enjeu de la chirurgie prostatique va être la conservation de ses bandelettes sans laisser de maladie cancéreuse. Plusieurs étapes sont nécessaires pour décider d’une conservation ou d’un sacrifice de cette bandelette : qualité de l’érection avant l’intervention, motivation du patient, agressivité et localisation de la maladie.
Nous avons décidé, après un stage à la Martini Klinik d’Hambourg, et avec le concours de nos anatomopathologistes de vous proposer –et si vous le souhaitez- une conservation dès que cela nous semble possible avec une analyse immédiate (extemporanée) des limites prostatiques en regard de cette bandelette. S’il reste de la maladie, la bandelette est alors recoupée pour enlever toutes les cellules cancéreuses.
Cette technique nous semble bénéfique pour vous offrir un maximum de chance d’érection post-opératoire en prenant le moins de risques possibles de laisser de la maladie.
Le retour à une érection naturelle post-opératoire varie de 25 à 75% en fonction de la conservation d’aucune, 1 ou 2 bandelettes et de la qualité de l’érection avant l’intervention.
En revanche, l’éjaculation est définitivement perdue après cette intervention.
Il existe des possibilités médicales (comprimés, instillation de gel dans la verge ou piqûres) ou chirurgicales (prothèse) pour avoir de nouveau des érections si besoin.
En pratique :
L’intervention dure entre 1h30 et 3h00 en fonction des difficultés anatomiques, de la conservation des bandelettes vasculo-nerveuses avec extemporanée et d’un curage ganglionnaire ou non.
L’hospitalisation pour cette intervention dure généralement 72h. Vous êtes hospitalisé la veille ou le matin de l’opération et sortez généralement 48h après, muni de votre sonde vésicale.
A domicile, vous devrez prévoir des soins infirmiers (pansement, sonde et piqûres d’anticoagulants).
Le désondage sera réalisé en hospitalisation de jour ou à domicile 7 jours après l’intervention.
Des soins de rééducation sphinctérienne par un kinésithérapeute seront à réaliser après l’ablation de cette sonde.
Surveillance :
Le PSA sera le marqueur de la maladie. S’il n’y a plus de prostate (marges saines) et que la maladie ne récidive pas, il doit rester inférieur à 0,2 ng/ml. Il décroit généralement jusqu’à son taux le plus bas en environ 6 semaines, date de la 1ère consultation de contrôle.
Il sera surveillé de manière définitive à rythme régulier.
La récidive éventuelle peut être traitée par radiothérapie ou hormonothérapie selon les cas.
La radiothérapie
La radiothérapie consiste à « détruire les cellules cancéreuses en les brûlant ». Elle se déroule en plusieurs séances quotidiennes (5/semaine) sur plusieurs semaines.
Un scanner de repérage est effectué avant le traitement afin de paramétrer la machine sur la zone à traiter.
Les effets secondaires en terme de trouble de l’érection et d’incontinence sont les mêmes que la chirurgie mais sont différés dans le temps. Leur prise en charge est souvent plus difficile qu’après chirurgie car ils augmentent avec le temps et leur évolution est moins prévisible.
La surveillance se fait également par le PSA mais celui-ci va mettre plus de temps à atteindre son seuil le plus bas (jusqu’à plusieurs mois). La récidive est définie lorsqu’il remonte jusqu’à 2 points au dessus de cette valeur minimum. Le diagnostic de récidive est donc plus tardif qu’après la chirurgie.
En cas de récidive, la chirurgie étant compliquée et morbide le traitement se fera quasi-exclusivement par hormonothérapie.
Nos correspondants en radiothérapie sont les Dr Gross et Dr Macagno.
L’hormonothérapie
Le cancer de prostate est sous influence hormonale et sa croissance est stimulée par les androgènes (testostérone).
Une castration hormonale ralentit ou stoppe la progression de la maladie.
Elle peut être réalisée en association avec la radiothérapie afin de potentialiser celle-ci en cas de maladie isolée (radio-hormonothérapie courte -6 mois à 1 an- ou longue -2 à 3 ans-).
C’est également le 1e traitement proposé en cas de maladie métastatique.
L’hormonothérapie repose principalement sur une injection (tous les mois, 3 mois ou 6 mois) mais peut aussi comprendre des comprimés quotidiens.
En cas de maladie métastatique, ce traitement étant définitif, il peut être remplacé par une castration chirurgicale qui consiste à enlever les cellules produisant la testostérone au sein des testicules (pulpe) et permet d’éviter les piqûres répétées.
L’hormonothérapie de 2e génération
Dans certaines conditions de diagnostic de cancer de prostate d’emblée métastatique, une association d’hormonothérapie 1ère et 2ème génération peut-être instaurée d’emblée.
Nos oncologues référents Dr Souquet-Bressant, Dr Macagno, Dr Gross et Dr Martin.
La chimiothérapie
Le traitement la maladie résistante à la castration nécessite un traitement par chimiothérapie à base de sels de taxol.
Ce traitement peut également être débuté en cas de maladie d’emblée métastatique en association à une hormonothérapie 1ère ligne avec ou sans hormonothérapie de 2e génération.
Ce traitement nécessitera la mise en place d’un site implantable pour les perfusions de chimiothérapie.
Nos oncologues référents Dr Souquet-Bressant et Dr Martin.